- No.277 Shuangshan Road, Deqing, Zhejiang, CHINA
- [email protected]
- วอทส์แอป+8613065722186
การศึกษาแบบสุ่มอุปกรณ์ปิดแผลเย็บด้วยซิปแบบยาว
การศึกษาแบบสุ่มของอุปกรณ์ปิดผิวหนังเย็บซิปแบบไม่รุกล้ำสำหรับใช้หลังการผ่าตัดหัวใจแต่กำเนิด
Yuki Tanaka, MD, Takashi Miyamoto, MD, PhD, Yuji Naito, MD, PhD,
Shuichi Yoshitake, MD, Akihiro Sasahara, MD, และ Kagami Miyaji, MD, PhD
แผนกศัลยกรรมหัวใจและหลอดเลือด ศูนย์การแพทย์เด็กกุนมะ ชิบุคาวะ; และภาควิชาศัลยศาสตร์หัวใจและหลอดเลือด
โรงพยาบาลมหาวิทยาลัย Kitasato เมือง Sagamihara ประเทศญี่ปุ่น
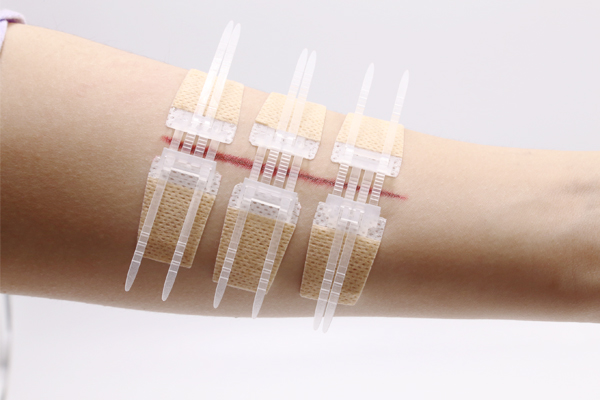
พื้นหลัง:
เรารายงาน Zip Stitch Longmed ใหม่ที่ไม่รุกล้ำ อุปกรณ์ปิดแผล (ZheJiang Longmed Medical Technology Co.,Ltd.,) อุปกรณ์นี้ถือว่าให้ผลลัพธ์ด้านความงามที่ดีหลังการผ่าตัด และลดเวลาการผ่าตัด ในการศึกษานี้ การเปรียบเทียบการปิดผิวหนังโดยใช้อุปกรณ์ Closure กับการเย็บใต้ผิวหนัง และประเมินประโยชน์และความปลอดภัยของอุปกรณ์ใหม่นี้
วิธีการ:
เป็นการศึกษาแบบสุ่มในอนาคตของผู้ป่วย 214 รายที่ได้รับการผ่าตัดหัวใจผ่านการผ่าตัดลดขนาดหน้าอก (median sternotomy) ตั้งแต่เดือนมิถุนายน 2557 ถึงธันวาคม 2558 ในผู้ป่วย 136 ราย กลุ่มนี้เป็นการผ่าตัดกลุ่มแรก โดยผู้ป่วย 71 รายได้รับอุปกรณ์ปิดแผล (กลุ่มปิด) และ 65 ราย ผู้ป่วยได้รับการเย็บแผลใต้ผิวหนัง (เย็บกลุ่ม) ในผู้ป่วย 78 ราย เป็นกลุ่มผ่าตัดซ้ำ โดยผู้ป่วย 42 รายอยู่ในกลุ่มปิดแผล และผู้ป่วย 36 รายอยู่ในกลุ่มเย็บแผล ผลลัพธ์ด้านความงามโดยใช้ Vancouver Scar Scale ได้รับการประเมินแยกกันในกลุ่มผ่าตัดแรกและกลุ่มผ่าตัดซ้ำ
ผลลัพธ์:
มีความแตกต่างอย่างมีนัยสำคัญในคะแนน Vancouver Scar Scale ทั้งหมดระหว่างกลุ่มการผ่าตัดแรก (p < 0.001) และกลุ่มที่ได้รับการผ่าตัดซ้ำ (p [ 0.007) เวลาปิดผิวหนังในกลุ่มปิดสั้นกว่าในกลุ่มเย็บอย่างมีนัยสำคัญ (113.0 ± 9.1 วินาที เทียบกับ 375.9 ± 60.2 วินาที, p < 0.001) ไม่พบความแตกต่างอย่างมีนัยสำคัญเกี่ยวกับอัตราการติดเชื้อบริเวณแผลผ่าตัดระหว่างกลุ่ม ภาวะแทรกซ้อนเฉพาะของอุปกรณ์นี้รวมถึงการเปลี่ยนสีของผิวหนัง(0.9%), การสลายหนังกำพร้า (0.9%) และการผลัดเซลล์ผิว (1.8%); อย่างไรก็ตามไม่มีภาวะแทรกซ้อนร้ายแรง
สรุป:
ในการผ่าตัดหัวใจพิการแต่กำเนิดด้วยวิธี Median sternotomy อุปกรณ์ปิดแผลคือ ทางเลือกที่ดีเยี่ยมในการปรับปรุงลักษณะเครื่องสำอางและลดเวลาการปิดแผล นอกจากนี้ยังได้รับการพิสูจน์แล้วว่าเป็นอุปกรณ์ที่สามารถใช้งานได้อย่างปลอดภัย
(Ann Thorac Surg 2016;102:1368–74) 2016 โดย The Society of Thoracic Surgeons
การติดเชื้อบริเวณแผลผ่าตัดและแผลเป็นไขมันในเลือดสูงเป็นภาวะแทรกซ้อนหลังการผ่าตัดที่สำคัญ และบางครั้งอาจเกิดขึ้นหลังการผ่าตัดหัวใจและหลอดเลือด [1–3] มีการใช้อุปกรณ์ปิดผิวหลายชนิด เช่น กาวไซยาโนอะคริเลตและลวดเย็บกระดาษสำหรับการผ่าตัด ซึ่งได้รับการเปลี่ยนถ่าย [4–6] และอุปกรณ์เหล่านี้ได้รับการพิสูจน์แล้วว่ามีศักยภาพที่ดีในการลดเวลาการปิดผิว ปรับปรุงรูปลักษณ์ที่สวยงาม และลดอัตราการติดเชื้อ . อุปกรณ์ปิดแผล (ZheJiang Longmed Medical Technology Co.,Ltd.,) เป็นอุปกรณ์ปิดผิวหนังชั้นสุดท้ายแบบใหม่ที่ไม่รุกล้ำซึ่งช่วยลดศักยภาพ สำหรับแผลแทรกซ้อน [7, 8].
แนวคิดในการพัฒนาอุปกรณ์ปิดแผลแบบซิปสติชลองเมดคือการลดระยะเวลาการปิดผิวหนังและป้องกันไม่ให้เกิดแผลเป็นนูนเกินหลังการผ่าตัด แม้ว่าจะมีรายงานการใช้อุปกรณ์ปิดแผลในสาขาอื่นนอกเหนือจากการผ่าตัดหัวใจและหลอดเลือด แต่ไม่มีรายงานการใช้อุปกรณ์ปิดแผลเพื่อปิดแผลผ่าตัดของผู้ป่วยพิการแต่กำเนิดที่ทำการผ่าตัดแบ่งกระดูกออกด้วยวิธีมัธยฐาน ในการศึกษานี้ เราประเมินว่าอุปกรณ์ปิดแผลเป็นอุปกรณ์ที่มีประโยชน์และปลอดภัยในการปิดหรือไม่ แผลผ่าตัด ในผู้ป่วยพิการแต่กำเนิดหลังการผ่าตัดหัวใจและหลอดเลือดด้วยวิธี Median sternotomy
ได้รับการเผยแพร่เมื่อวันที่ 23 มีนาคม 2016
ที่อยู่ที่ติดต่อกับ Dr Tanaka, Department of Pediatric Cardiac Surgery, Gunma Children's Medical Center, 779 Shimohakoda, Hokkitsumati, Shibukawa, Gunma 377-8577, Japan; อีเมล: [email protected]
2016 โดย The Society of Thoracic Surgeons 0003-4975/$36.00 จัดพิมพ์โดย Elsevier
ผู้ป่วยและวิธีการ
ระเบียบวิธีการวิจัยสำหรับการศึกษาอุปกรณ์ปิดแผลนี้ได้รับการอนุมัติจากคณะกรรมการพิจารณาการศึกษาที่สถาบันของเราตามประกาศของเฮลซิงกิ
ผู้ป่วยและการออกแบบการศึกษา
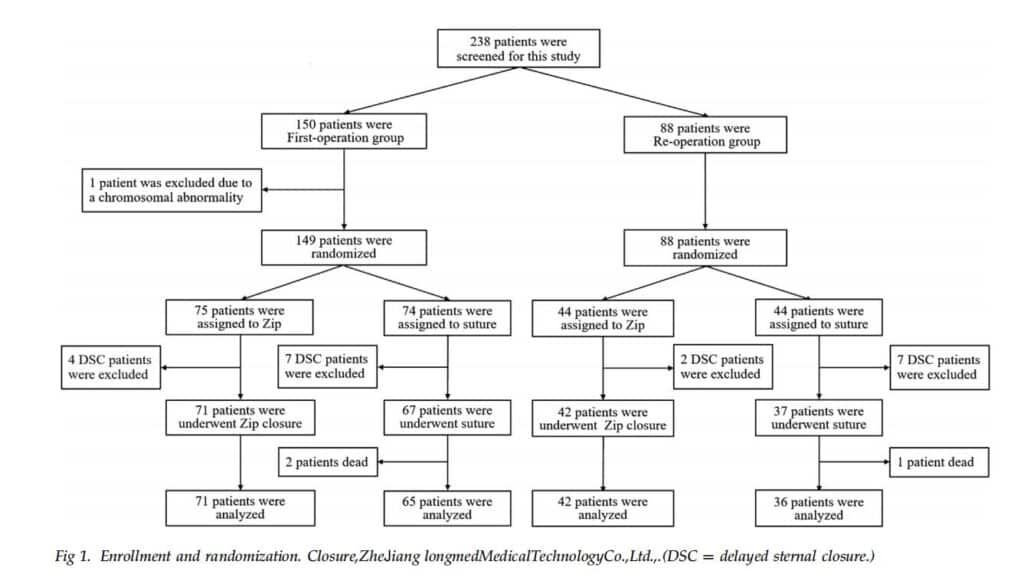
การศึกษาอุปกรณ์ปิดแผลรวมผู้ป่วย 238 รายที่ได้รับการผ่าตัดหัวใจติดต่อกันผ่านการผ่าตัดกระดูกอกแบบมัธยฐานตั้งแต่เดือนมิถุนายน 2557 ถึงตุลาคม 2558 ที่แผนกศัลยกรรมหัวใจและหลอดเลือดของศูนย์การแพทย์เด็กกุนมะ ในเมืองชิบุคาวะ ประเทศญี่ปุ่น ผู้ป่วยที่ลงทะเบียนจะถูกสุ่มให้อยู่ในกลุ่มอุปกรณ์ปิดแผล (กลุ่มปิด) หรือกลุ่มเย็บใต้ผิวหนัง (กลุ่มเย็บ) โดยใช้การสุ่มแบบง่ายด้วยคอมพิวเตอร์ และได้รับการศึกษา ในอนาคต (รูปที่ 1) ผู้ป่วยทุกรายให้ความยินยอมเป็นลายลักษณ์อักษรเพื่อเข้าร่วม
ผู้ป่วยที่ได้รับการปิดหลอดเลือดล่าช้าและผู้ที่มีความผิดปกติของโครโมโซมนอกเหนือจากไตรโซมี 21 จะไม่ถูกแยกออกจากการศึกษานี้ เพื่อทำให้การประเมินง่ายขึ้นในการทดลองนี้ การศึกษานี้ไม่รวมผู้ป่วย 20 รายที่มีการปิดเต้านมล่าช้า ผู้ป่วย 1 รายที่มีความผิดปกติของโครโมโซมนอกเหนือจากไตรโซมี 21 และผู้ป่วย 3 รายที่เสียชีวิตภายใน 3 เดือนหลังการผ่าตัด ทำให้เหลือผู้ป่วย 214 รายในการศึกษานี้ ผู้ป่วยที่ได้รับการผ่าตัดใหม่และผู้ที่มีไทรโซมี 21 รวมอยู่ด้วย
รวบรวมข้อมูลประชากรและลักษณะทางคลินิก ได้แก่ เพศ อายุ น้ำหนักตัว ไม่ว่าผู้ป่วยจะเป็นดาวน์ซินโดรม หรือเป็นทารกหรือทารกแรกเกิด ความยาวของแผลผ่าตัด ระยะเวลาการผ่าตัดทั้งหมด และปริมาณเลือดออก ผลลัพธ์ที่ได้รับการวิเคราะห์ในการศึกษานี้ ได้แก่ ลักษณะที่ปรากฏของความงาม เวลาในการปิดผิวหนัง และอัตราภาวะแทรกซ้อน
ผู้ป่วย 214 รายถูกแบ่งออกเป็นกลุ่มการผ่าตัดครั้งแรก (FO) หรือกลุ่มการผ่าตัดซ้ำ (RO) และแต่ละกลุ่มได้รับการวิเคราะห์เพื่อดูลักษณะที่ปรากฏของเครื่องสำอาง อย่างไรก็ตาม ผู้ป่วยทั้งหมดถูกรวมกลุ่มกันเพื่อเปรียบเทียบเวลาการปิดผิวหนังและอัตราภาวะแทรกซ้อนระหว่างกลุ่มปิดผิวหนังและกลุ่มเย็บแผล ล่วงหน้า เราได้วิเคราะห์ภาวะแทรกซ้อนที่อาจเกิดขึ้นโดยเฉพาะกับอุปกรณ์ปิดแผล ซึ่งรวมถึงการเปลี่ยนสีผิว ผิวหนังชั้นนอก ปฏิกิริยาการแพ้ต่ออุปกรณ์ และ
ความเสียหายและการขัดผิวของอุปกรณ์ ภาวะแทรกซ้อนเหล่านี้ได้รับการวิเคราะห์ตามข้อมูลที่บริษัทให้ไว้และประสบการณ์ส่วนตัว รวมถึงความเสียหายของอุปกรณ์เพื่อประเมินความปลอดภัยของอุปกรณ์ด้วย
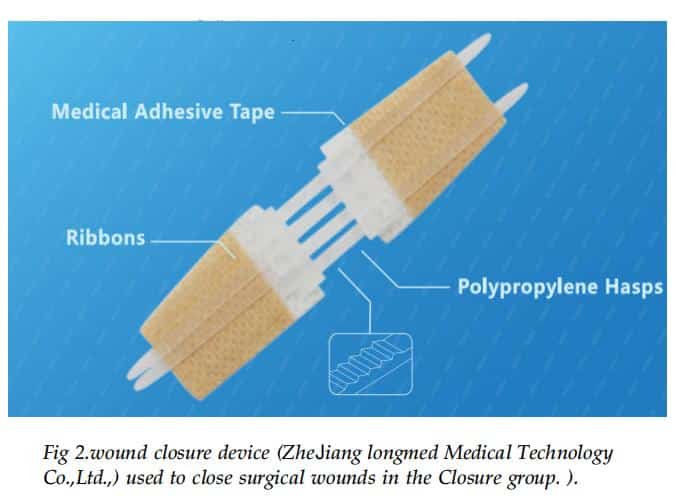
อุปกรณ์และเทคนิค
ผู้ป่วย 214 รายที่รวมอยู่ในการศึกษานี้ได้รับการผ่าตัดทางหลอดเลือดหัวใจผ่านการผ่าตัดเปิดหลอดเลือดกลางอก โดยมีหรือไม่มีการทำทางเบี่ยงหัวใจและปอด ทั้งในกลุ่มปิดและเย็บเนื้อเยื่อใต้ผิวหนัง ถูกเย็บโดยใช้ไหมเย็บหลายเส้นที่สามารถดูดซับได้ 4-0 Vicryl (Ethicon, Cincinnati,OH) ในกลุ่ม Closure เป็นการปิดผิวชั้นนอกสุดของแผลผ่าตัดด้วยอุปกรณ์ปิดแผล (รูปที่ 2) ในกลุ่มการเย็บแผล การเย็บแผลใต้ผิวหนังแบบต่อเนื่องนั้นปกติแล้วจะใช้ไหมเย็บแผล 5-0 Prolene (Ethicon) โดยมีคลิปผ่าตัดอยู่ที่ส่วนท้ายของรอยเย็บ
การป้องกันบาดแผลทำได้โดยใช้ผ้าก๊อซฆ่าเชื้อซึ่งเปลี่ยนด้วยผ้าก๊อซใหม่โดยไม่ต้องใช้น้ำยาฆ่าเชื้อในกรณีที่เปื้อนเหงื่อหรือเลือดไหล ในผู้ป่วยทุกราย การถอดอุปกรณ์หรือการเย็บแผลเกิดขึ้น 7 วันหลังการผ่าตัด การถอดอุปกรณ์ปิดแผลทำได้โดยใช้น้ำยาล้างการยึดเกาะ (นิจิบัง, บุงเกียว, โตเกียว, ญี่ปุ่น) เพื่อปกป้องผิวหนัง หลังจากถอดอุปกรณ์หรือเย็บแผลแล้ว ผู้ป่วยได้รับอนุญาตให้อาบน้ำได้
การติดตามผลและการรวบรวมข้อมูล
ใช้เวชระเบียนอิเล็กทรอนิกส์และฐานข้อมูลการผ่าตัดหัวใจและหลอดเลือดพิการแต่กำเนิดของญี่ปุ่นเป็นเครื่องมือในการบันทึกข้อมูลทางคลินิก ข้อมูลประชากรและข้อมูลลักษณะทางคลินิกทั้งหมดถูกบันทึกไว้ก่อนการผ่าตัดและ ระหว่างการผ่าตัด เวลาปิดผิวหนังถูกบันทึกระหว่างการผ่าตัดด้วยนาฬิกาจับเวลา การบริหารบาดแผล โปรโตคอลถูกนำไปใช้กับผู้ป่วยทุกราย ข้อมูลการติดตามผลและภาวะแทรกซ้อนรวบรวมโดยศัลยแพทย์หัวใจและหลอดเลือด 3 คน ที่ 1, 2, 4, 8 และ 12 สัปดาห์หลังการผ่าตัด ลักษณะเครื่องสำอางถูกบันทึกที่ 3 เดือนหลังการผ่าตัด เมื่อออกจากโรงพยาบาลแล้ว ผู้ป่วยจะถูกติดตามในฐานะผู้ป่วยนอกที่สถาบันของเรา
การประเมินบาดแผล
การประเมินผลลัพธ์ด้านความงามดำเนินการโดยศัลยแพทย์ตกแต่ง 2 คน 3 เดือนหลังการผ่าตัด ซึ่งมองไม่เห็นประเภทของการปิดผิวหนังที่ใช้ ลักษณะภายนอกของเครื่องสำอางได้รับการประเมินโดยใช้ Vancouver Scar Scale (VSS) ซึ่งเป็นมาตราส่วนการประเมินแผลเป็นจากแผลไหม้ที่ได้รับการยอมรับอย่างกว้างขวาง ซึ่งได้รับการอธิบายครั้งแรกโดย Sullivan ในปี 1990 VSS เป็นแบบประเมินที่ใช้บ่อยที่สุดสำหรับแผลเป็นจากการผ่าตัด [9–11] และมีสี่แบบ หมวดหมู่ตามความมีเลือดฝาด การสร้างเม็ดสี ความยืดหยุ่น และความสูง [12] คะแนนรวมอยู่ระหว่าง 0 ถึง 13 โดยที่คะแนน 0 หมายถึงผิวปกติ (ตารางที่ 1)

วิธีการทางสถิติ
ใช้ซอฟต์แวร์ StatView 5.0 (SAS Institute Inc, Cary, NC) และ Excel 2013 (Microsoft Corp, Redmond, WA) การวิเคราะห์ข้อมูล. ผลลัพธ์จะแสดงเป็นค่าเฉลี่ย SD หรือค่ามัธยฐานและพิสัยระหว่างควอไทล์ด้วยความเชื่อมั่น 95% ในเทอร์วัลสำหรับตัวแปรเชิงปริมาณ และตัวแปรหมวดหมู่จะสรุปโดยความถี่สัมบูรณ์และอายุเปอร์เซ็นต์ เปรียบเทียบตัวแปรต่อเนื่องโดยใช้การทดสอบของนักเรียนและการทดสอบ Mann-Whitney U เปรียบเทียบตัวแปรตามหมวดหมู่โดยใช้การทดสอบ Pearson X² หรือการทดสอบที่แน่นอนของ Fisher เมื่อความถี่ที่คาดไว้น้อยกว่า 5 ค่า P ที่ 0.05 หรือน้อยกว่านั้นถือว่ามีนัยสำคัญทางสถิติ
ผลลัพธ์
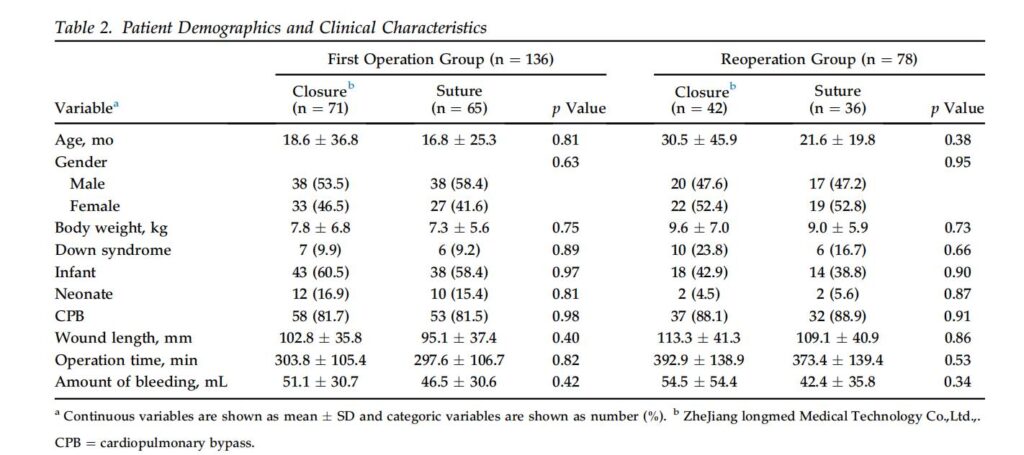
กลุ่ม FO มีผู้ป่วย 136 คน (กลุ่มปิด: ผู้ป่วย 71 คน กลุ่มเย็บแผล: ผู้ป่วย 65 คน) และกลุ่ม RO มีผู้ป่วย 78 คน (กลุ่มปิด: ผู้ป่วย 42 คน กลุ่มเย็บแผล: ผู้ป่วย 36 คน) แผนกผู้ป่วยนอกของเราเฝ้าติดตามผู้ป่วยทั้งหมดมากกว่า 3 เดือนหลังจากการผ่าตัดหัวใจ การวิเคราะห์ข้อมูลประชากรและลักษณะทางคลินิกพบว่าไม่มี ความแตกต่างอย่างมีนัยสำคัญระหว่างกลุ่มและกลุ่มรอยประสาน (ตารางที่ 2) นอกจากนี้ยังไม่มีความแตกต่างอย่างมีนัยสำคัญ ในคะแนน VSS เฉลี่ยทั้งหมดในกลุ่ม RO ก่อนการผ่าตัด (ปิด: VSS 3.2 1.2; เย็บ:VSS 3.3 1.3; p ¼ 0.57) อายุเฉลี่ยและน้ำหนักตัวสูงกว่าในกลุ่ม RO เมื่อเทียบกับกลุ่ม FO และเวลาเฉลี่ยในการดำเนินการทั้งหมดนานกว่าในกลุ่ม RO แม้ว่าผลลัพธ์เหล่านี้จะไม่สำคัญก็ตาม
ลักษณะเครื่องสำอาง
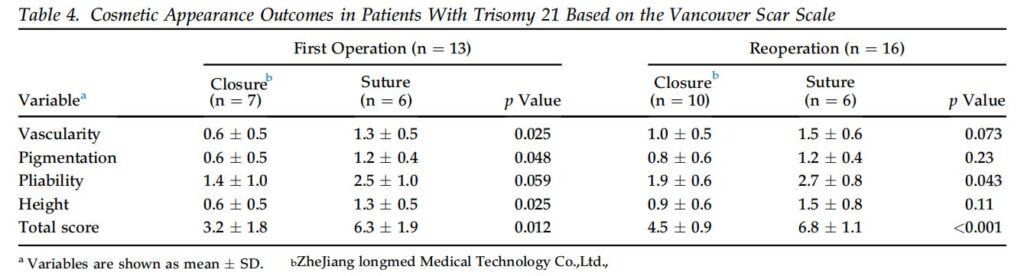
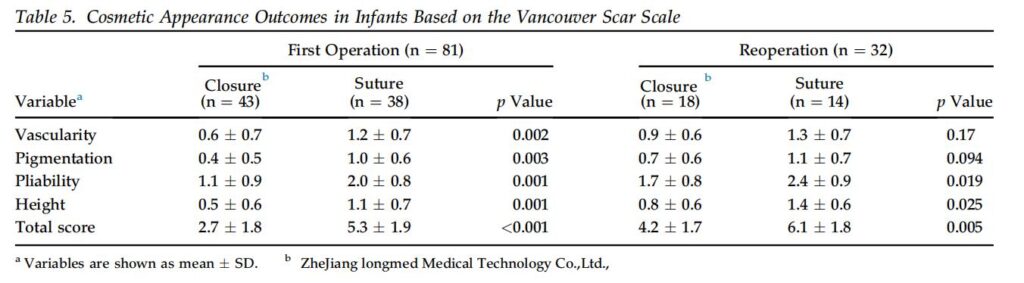
รูปลักษณ์ที่สวยงามได้รับการประเมินโดย VSS 3 เดือนหลังการผ่าตัด (รูปที่ 3) ในกลุ่ม FO VSS ของกลุ่มปิดมีค่าต่ำกว่ากลุ่มเย็บสำหรับตัวแปร VSS ทั้งหมดอย่างมีนัยสำคัญ (ตารางที่ 3) ในกลุ่ม RO ความเป็นหลอดเลือด เม็ดสี และคะแนน VSS ทั้งหมดในกลุ่มปิดต่ำกว่ากลุ่มเย็บอย่างมีนัยสำคัญ นอกจากนี้ คะแนน VSS ทั้งหมดในผู้ป่วยที่มี trisomy 21 ในกลุ่มปิดต่ำกว่ากลุ่มที่เย็บ (ตารางที่ 4) อย่างมีนัยสำคัญ นอกจากนี้ คะแนน VSS ทั้งหมดในทารกยังต่ำกว่ากลุ่มที่เย็บ (ตาราง) อย่างมีนัยสำคัญ (ตาราง 5). ในทำนองเดียวกัน ในทารกแรกเกิด คะแนน VSS ทั้งหมดของกลุ่มปิดต่ำกว่าคะแนนของกลุ่มเย็บอย่างมีนัยสำคัญ (3.0 2.0 เทียบกับ 5.2 2.3, p < 0.017) ไม่มีความแตกต่างอย่างมีนัยสำคัญในคะแนน VSS สำหรับการปิดแผล (p ¼ 0.96) และการเย็บแผล (p ¼ 0.79) ระหว่างศัลยแพทย์ 2 คน
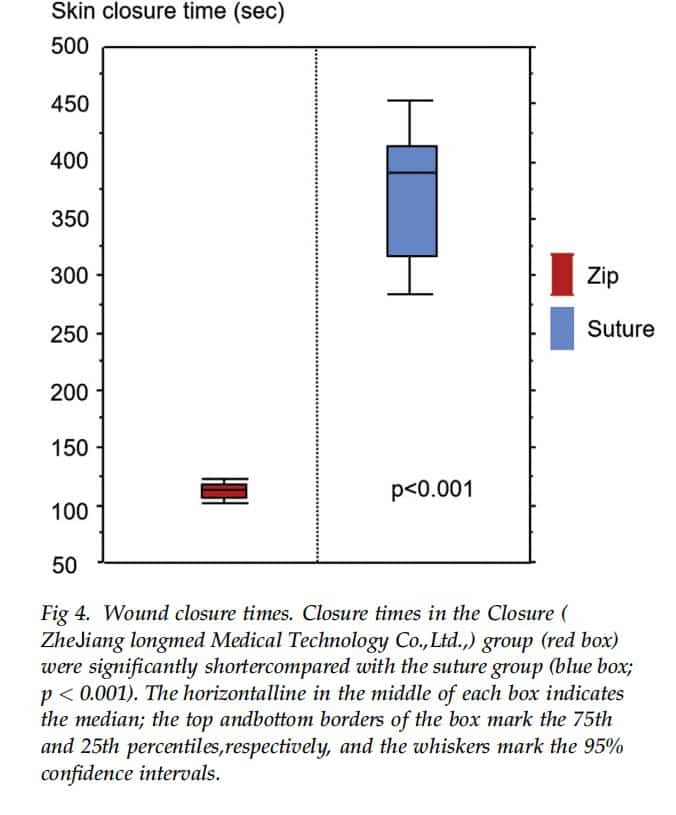
เครื่องปิดแผล เวลาปิดผิวหนัง
ความแตกต่างของเวลาดำเนินการทั้งหมดระหว่างกลุ่มปิดและกลุ่มเย็บแผล (340.3 127.1 นาที เทียบกับ 328.2 120.7 นาที) ไม่มีนัยสำคัญ (p ¼ 0.70) อย่างไรก็ตาม เวลาในการปิดผิวหนังในกลุ่มปิดสั้นกว่าเวลาในกลุ่มปิดอย่างมีนัยสำคัญ กลุ่มรอยประสาน (113.0 9.1 วินาที vs 375.9 60.2 วินาที, p <0.001; รูปที่ 4) เวลาปิดผิวหนังเฉลี่ยอยู่ที่ 113 วินาที (ช่วง 98 ถึง 135 วินาที) ในกลุ่มการปิด และ 389 วินาที (ช่วง 256 ถึง 470 วินาที) ในกลุ่มการเย็บ
ภาวะแทรกซ้อนและการค้นพบทางกายภาพ
เปรียบเทียบอัตราภาวะแทรกซ้อนระหว่างกลุ่มปิด (n ¼ 113) และกลุ่มเย็บ (n ¼ 101) แผลผ่าตัดติดเชื้อในผู้ป่วย 1 รายในกลุ่มปิด และ 2 รายในกลุ่มเย็บแผล อัตราการติดเชื้อจากการผ่าตัดไม่แตกต่างกันอย่างมีนัยสำคัญระหว่างกลุ่มปิดและกลุ่มเย็บแผล (0.9% เทียบกับ 2.0%, p ¼ 0.50) ผู้ป่วย 3 รายมีการติดเชื้อบริเวณแผลผ่าตัดที่ไม่รุนแรง และอาการดีขึ้นด้วยยาปฏิชีวนะและการล้างด้วยสารละลายเกลือ แผลผ่าตัดขาดเลือดออกในผู้ป่วย 2 รายในกลุ่มปิด และ 3 รายในกลุ่มเย็บแผล ไม่มีความแตกต่างอย่างมีนัยสำคัญในภาวะขาดเลือดออกของแผลผ่าตัดระหว่างสองกลุ่ม (1.8% เทียบกับ 3.0%, p ¼ 0.56) ผู้ป่วยทุกรายที่เกิดภาวะ dehiscence ของบาดแผลเป็นทารกแรกเกิดหรือมีภาวะเลือดออกในช่องท้อง 21. ภาวะแทรกซ้อนที่เกิดขึ้นเฉพาะกับอุปกรณ์ปิด ได้แก่ การเปลี่ยนสีผิว (0.9%) การสลายตัวของหนังกำพร้า (0.9%) และการลอกออกของอุปกรณ์ (1.8%) การเปลี่ยนสีเกิดขึ้นเนื่องจากการปะทุของเทปกาว ซึ่งดีขึ้นโดยการใช้ครีมสเตียรอยด์ Epidermolysis ยังได้รับการรักษาด้วยครีม มีการติดอุปกรณ์ใหม่ในผู้ป่วยที่อุปกรณ์ลอกออก
อย่างไรก็ตามไม่มีภาวะแทรกซ้อนร้ายแรง เช่น การแพ้หรือความเสียหายต่ออุปกรณ์ เราไม่สามารถประเมินอาการคันหรือความเจ็บปวดได้ เนื่องจากผู้ป่วยเด็กของเรา ซึ่งรวมถึงทารก ไม่สามารถบ่นถึงอาการเหล่านี้ได้
อย่างไรก็ตาม ในระหว่างการถอดอุปกรณ์ปิดแผลหรือการเย็บแผล ผู้ป่วยร้องไห้หรือบ่นในกลุ่มปิดน้อยลงอย่างมีนัยสำคัญ เมื่อเทียบกับกลุ่มเย็บ (7.1% vs 52.5%, p < 0.001)
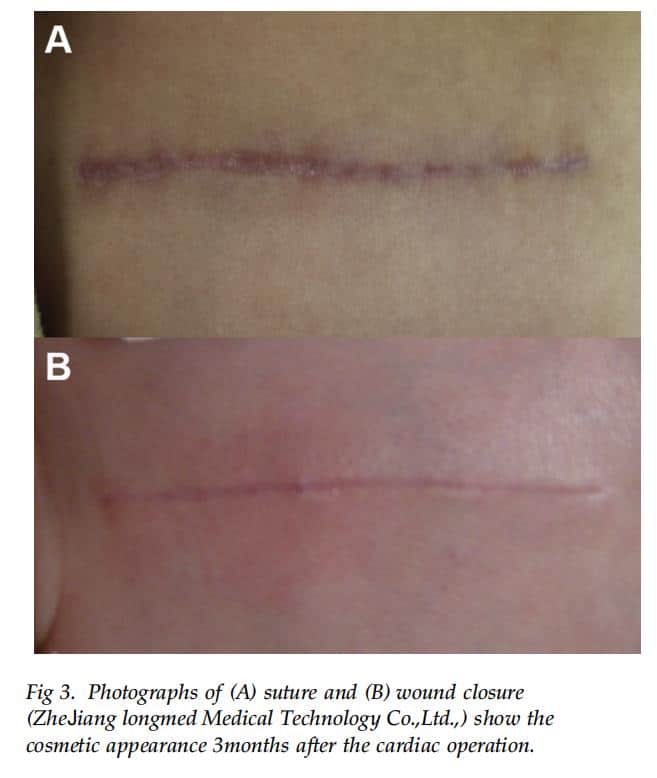
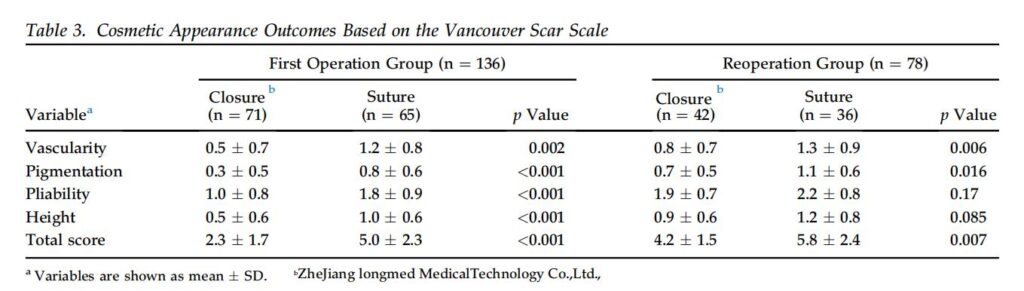
ความคิดเห็น
การศึกษานี้เป็นการทดลองแบบควบคุมแบบสุ่มครั้งแรกของอุปกรณ์ปิดแผลในผู้ป่วยเด็กที่ได้รับการผ่าตัดหัวใจ แม้ว่าจะมีรายงานกรณีล่าสุดเกี่ยวกับอุปกรณ์ปิดแผลให้เห็นบ้าง แต่ก็ไม่มีรายงานการกดการทำงานของหัวใจผ่านการผ่าตัดมัธยฐาน sternotomy [7, 8] นอกจากนี้ยังไม่ทราบถึงประโยชน์หรือความเสี่ยงของภาวะแทรกซ้อนในผู้ป่วยเด็ก ในการศึกษาของเรา เราประเมินผู้ป่วยเด็กที่ได้รับการผ่าตัดหัวใจผ่านการตัดกระดูกหน้าอกแบบมัธยฐาน ผลลัพธ์ของเราแสดงให้เห็นผลลัพธ์ที่ดีกว่าอย่างมีนัยสำคัญในกลุ่มการปิดเมื่อเทียบกับกลุ่มการเย็บแผล เนื่องจากมีหลายปัจจัยที่ส่งผลต่อรูปลักษณ์ที่สวยงามของแผลผ่าตัด เช่น การใช้ไฟฟ้าจี้ การติดเชื้อ การเข้าใกล้ และวัสดุที่ใช้เย็บแผล [13–15] เราใช้วิธีการเปิดแผลผ่าตัดและวัสดุเย็บแผลที่สอดคล้องกัน และใช้การจี้ไฟฟ้าเพื่อทำการผ่าตัดกระดูกสันอกแบบมัธยฐานในผู้ป่วยทุกราย ผลลัพธ์ของเราแสดงให้เห็นว่าอุปกรณ์ปิดแผลมีประโยชน์ในด้านความสวยงาม ไม่ว่าจะเป็นการผ่าตัดครั้งแรกหรือการผ่าตัดซ้ำ ในการผ่าตัดหัวใจในเด็ก ผู้ป่วยจำนวนมากมี trisomy 21 [16] นอกจากนี้ สำหรับผู้ป่วยเด็กที่มีความบกพร่องทางหัวใจ การผ่าตัดหัวใจมักทำในช่วงวัยเด็ก [17, 18]
จากผลการทดลองนี้ เราเชื่อว่าอุปกรณ์ปิดแผลนี้สามารถนำมาใช้กับผู้ป่วยในวงกว้างได้สำเร็จ
ในแง่ของระยะเวลาการปิดแผล การผ่าตัดปิดแผลโดยใช้อุปกรณ์ปิดแผลมีประสิทธิภาพที่ดีเยี่ยมอย่างเห็นได้ชัดเมื่อเทียบกับการปิดแผลโดยใช้ไหมเย็บแผล ในทำนองเดียวกัน การใช้กาว 2-octylcyanoacrylatet ก็สามารถลดเวลาปิดแผลผ่าตัดได้เช่นกัน [4, 19] อย่างไรก็ตาม ไม่มีรายงานใดที่มีการใช้ octylcyanoacrylate สำหรับการตัดกระดูกหน้าอกแบบมัธยฐาน ทำให้การเปรียบเทียบความปลอดภัยและเวลาปิดของมันกับอุปกรณ์ปิดแผลทำได้ยาก ในการศึกษาครั้งนี้
การกระจายชั่วคราวของเวลาในการปิดผิวหนังในกลุ่มการปิดนั้นน้อยมาก หมายความว่าการใช้อุปกรณ์นี้ไม่ได้รับผลกระทบจากความยาวของแผลหรือศัลยแพทย์ที่แตกต่างกัน ดังนั้น ยิ่งแผลยาวมากเท่าไหร่ ก็ยิ่งคาดหวังผลประโยชน์ได้มากเท่านั้น
แม้ว่าความแตกต่างในอัตราการติดเชื้อของแผลผ่าตัดระหว่างกลุ่มปิดและกลุ่มเย็บไม่มีนัยสำคัญ แต่มีการติดเชื้อที่บาดแผลน้อยลงในกลุ่มปิด มีรายงานอุบัติการณ์ของการติดเชื้อบริเวณแผลผ่าตัดหลังการผ่าตัดหัวใจในเด็กอยู่ในช่วงตั้งแต่ 2.3% ถึง 8% [20–23] ในการศึกษานี้อุบัติการณ์ของการติดเชื้อที่บาดแผลหลังผ่าตัดในกลุ่ม Closed คือ 0.9% ซึ่งเป็นอัตราการติดเชื้อที่ต่ำมาก เมื่อพิจารณาว่าไม่มีเศษเหลือในชั้นหนังกำพร้าในกลุ่ม Closed การใช้เจลซิลิโคนเพื่อป้องกันการติดเชื้อที่แผลผ่าตัดหรือ มีการนำเสนอรอยแผลเป็นจากโภชนาการมากเกินไป [24–26] อย่างไรก็ตาม อุปกรณ์ปิดแผลมีประโยชน์เพิ่มเติมในการลดระยะเวลาปิดแผลให้สั้นลง
นอกจากจะป้องกันการติดเชื้อที่แผลผ่าตัดและแผลเป็นจากการผ่าตัดแล้ว
เช่นเดียวกับอัตราการติดเชื้อที่บาดแผล อัตราการเกิดแผลผ่าตัดขาดเลือดในกลุ่ม Z มีค่าเท่ากับหรือมากกว่ากลุ่มที่เย็บแผล อย่างไรก็ตามอุปกรณ์ปิดแผลมีความยืดหยุ่นมากกว่าในการขจัดบาดแผลและไม่รุกล้ำ เรานำไหมที่เย็บหรืออุปกรณ์ออก 7 วันหลังการผ่าตัดตามการออกแบบการศึกษา อย่างไรก็ตาม เราพิจารณาว่าควรถอดอุปกรณ์ออกโดยขึ้นอยู่กับสภาพบาดแผลในทารกแรกเกิดและผู้ป่วยที่มี trisomy 21 เนื่องจากการตรวจพบบาดแผลในผู้ป่วยเหล่านี้เท่านั้น ภาวะแทรกซ้อนเฉพาะของอุปกรณ์ ได้แก่ การเปลี่ยนสีผิว การสลายตัวของหนังกำพร้า และการหลุดลอกของอุปกรณ์ แม้ว่าจะไม่เกิดขึ้นในอัตราที่สูงหรือร้ายแรงก็ตาม จึงสรุปว่าสามารถใช้อุปกรณ์ปิดแผลได้อย่างปลอดภัย
คุณสมบัติที่เหนือกว่าของอุปกรณ์ปิดแผลคือความสามารถในการปรับความยาวและความตึงได้ ความยาวของอุปกรณ์สามารถปรับได้ง่ายโดยการตัดอุปกรณ์ในจุดที่เหมาะสม สามารถปรับความตึงของอุปกรณ์ได้อย่างไร้ขีดจำกัดเนื่องจากระบบปรับสายรัด-หิน ตัวอย่างเช่น สามารถปรับความตึงของอุปกรณ์ได้หลายครั้งตามขอบเขตของอาการบวมน้ำหรือการรักษาบาดแผลหลังการผ่าตัด นอกจากนี้ ยังสามารถยืนยันระดับการรักษาของบาดแผลได้โดยการปลดซิป ดังนั้นอุปกรณ์จึงรองรับการคายความร้อนได้ด้วยการโยกซิปอีกครั้งโดยไม่ต้องเย็บ
จากผลการศึกษานี้เราเชื่อว่าข้อดีที่สุดของการใช้อุปกรณ์ปิดแผลคือรูปลักษณ์ที่สวยงามและลดเวลาในการปิดแผล นอกจากนี้ ความปลอดภัยของอุปกรณ์ยังดีเท่ากับการเย็บใต้ผิวหนัง อย่างไรก็ตาม ลักษณะเด่นของอุปกรณ์ปิดแผลคือเมื่อแกะออกจะรู้สึกเจ็บน้อยลง จึงเป็นประโยชน์อย่างยิ่งสำหรับผู้ป่วยเด็ก ในความเป็นจริง ผู้ป่วยในกลุ่ม Closure มีอาการปวดหรือร้องไห้ระหว่างการถอดอุปกรณ์หรือเย็บแผลน้อยกว่ากลุ่มที่เย็บแผลอย่างมีนัยสำคัญ ในทางกลับกัน ประสิทธิภาพด้านต้นทุนของอุปกรณ์ปิดแผลนั้นไม่ดีเท่ากับการเย็บแผล ราคาของอุปกรณ์ปิดแผลคือ $85 ซึ่งสูงกว่าอุปกรณ์เย็บแผลใต้ผิวหนังประมาณ 3 เท่า อย่างไรก็ตาม เราพิจารณาว่าอุปกรณ์นี้คุ้มค่าที่จะใช้โดยพิจารณาจากประสิทธิภาพด้านความสวยงามและเวลาในการปิดแผล
การศึกษาในปัจจุบันมีข้อ จำกัด หลายประการ ประการแรก การศึกษานี้ดำเนินการในสถาบันเดียว ดังนั้น ภาพรวมของผลลัพธ์ของเราจึงมีจำกัด อย่างไรก็ตาม ข้อมูลเหล่านี้มีความสำคัญเนื่องจากเป็นการทดลองแบบสุ่มในอนาคตครั้งแรกที่รายงานการใช้อุปกรณ์ปิดแผลในผู้ป่วยเด็กที่ได้รับการผ่าตัดเต้านมแบบอะมีเดียน
ประการที่สอง จำนวนผู้ป่วยดาวน์ซินโดรมมีค่อนข้างน้อย ทำให้สถิติไม่เพียงพอในการประเมินประสิทธิภาพของอุปกรณ์ในประชากรดาวน์ซินโดรม
ประการที่สาม การศึกษานี้ไม่รวมผู้ป่วยที่มีโครโมโซมผิดปกติ ยกเว้นกลุ่ม trisomy 21 และผู้ป่วยที่มีการปิดเต้านมล่าช้า ดังนั้นเราจึงไม่สามารถตรวจสอบผลลัพธ์ในกลุ่มประชากรเหล่านั้นได้ สำหรับอุปกรณ์และเทคนิค การเย็บใต้ผิวหนังอย่างต่อเนื่องโดยใช้ไหมโพลีโพรพีลีนที่ไม่สามารถดูดซับได้และดึงไหมออกอาจเป็นวิธีที่พบได้ยาก สุดท้าย การศึกษานี้เป็นการทดลองแบบสุ่มในผู้ป่วยเด็ก และเราไม่ได้ตรวจสอบประสิทธิภาพในผู้ป่วยผู้ใหญ่ ดังนั้น จำเป็นต้องมีการทดลองทางคลินิกแบบสุ่มในอนาคตในผู้ป่วยผู้ใหญ่เพื่อตรวจสอบความถูกต้องของการใช้อุปกรณ์ในประชากรผู้ใหญ่
โดยสรุปแล้ว นี่เป็นการทดลองสุ่มครั้งแรกเพื่อประเมินผลของอุปกรณ์ปิดแผล Longmed ที่ใช้ซิปเย็บในผู้ป่วยเด็กที่ได้รับการผ่าตัดหัวใจผ่านการผ่าตัดเปิดหลอดเลือดกลางอก การศึกษาของเราแสดงให้เห็นว่าอุปกรณ์มีประสิทธิภาพที่ยอดเยี่ยมในการปรับปรุงลักษณะเครื่องสำอางและลดเวลาการปิดผิว เป็นอุปกรณ์ที่ไม่รุกล้ำ ใช้งานได้ง่ายและปลอดภัย และอาจเหมาะสำหรับผู้ป่วยเด็กเพราะเจ็บน้อยกว่า
อ้างอิง
- Jina H, Simcock J. การประเมินแผลเป็นแบบมัธยฐานของกระดูกสันอก NZ Med J 2011;124:57–62.
- Cotogni P, Barbero C, Rinaldi M. การติดเชื้อที่บาดแผลลึกหลังการผ่าตัดหัวใจ: หลักฐานและการโต้เถียง เวิลด์ เจ แคร์ เมด 2015;4:265–73.
- Lemaignen A, Birgand G, Ghodhbane W และคณะ การติดเชื้อที่บาดแผลหลังการผ่าตัดหัวใจ: อุบัติการณ์และปัจจัยเสี่ยงตามการนำเสนอทางคลินิก Clin Microbiol Infect 2015;21:674.e11–18.
- Krishnamoorthy B, Najam O, Kharn UA, Waterworth P, Fildes JE, Yonan N. การศึกษาในอนาคตแบบสุ่มเปรียบเทียบการปิดผิวหนังใต้ผิวหนังแบบเดิมด้วยกาวผิวหนัง Dermabond หลังจากการเก็บเกี่ยวเส้นเลือดดำ แอน ธอแรค ซูร์ก 2009;88:1445–50.
- Chambers A, Scarci M. การปิดผิวหนังด้วยกาวไซยาโนอะคริเลตมีประสิทธิภาพในการป้องกันการติดเชื้อที่บาดแผลที่หน้าอกหรือไม่ Interact CardioVasc Thorac Surg 2010;10:793–6.
- Lavazzo C, Gkegkes ID, Vouloumanou EK, Mamais I, Peppas G, Falagas ME การเย็บแผลเทียบกับลวดเย็บสำหรับการจัดการแผลผ่าตัด: การวิเคราะห์อภิมานของการทดลองแบบสุ่มที่มีกลุ่มควบคุม กำลัง Surg2011;77:1206–21.
- Gorsulowsky DC, Talmor G. อุปกรณ์ปิดแผลแบบใหม่ที่ไม่รุกล้ำเป็นชั้นสุดท้ายในการปิดผิวหนัง Dermatol Surg 2558;41:987–9.
- มาเรีย ED. ระบบปิดผิวหนังแบบใหม่ช่วยอำนวยความสะดวกในการรักษาบาดแผลหลังการผ่าตัดด้วยอุปกรณ์อิเล็กทรอนิกส์แบบฝังหัวใจและหลอดเลือด คดี World J Clin 2015;3:675–7.
- แบ SH, แบ YC. การวิเคราะห์ความถี่ของการใช้มาตรวัดการประเมินแผลเป็นแบบต่างๆ ตามสภาพแผลเป็นและวิธีการรักษา อาร์ช พลาส เซิร์ก 2014;41:111–5.
- Truong PT, Abnousi F, Yong CM และคณะ การประเมินมาตรฐานของแผลเป็นจากการผ่าตัดมะเร็งเต้านมที่บูรณาการ Vancouver Scar Scale, Short-Form McGill Pain Questionnaire และมุมมองของผู้ป่วย Plast Reconstr Surg 2005;116:1291–9.
- Lee SH, Zheng Z, Roh MR. การรักษาแผลเป็นจากการผ่าตัดระยะแรกโดยใช้เลเซอร์ไดออกไซด์เศษส่วน: การศึกษาแบบแยกแผลเป็น การศึกษาแบบปิดตาผู้ประเมิน Dermatol Surg 2013;39:1190–6.
- Femonti R, Bond J, Erdmann D, Levinson H. การทบทวนอุปกรณ์วัดแผลเป็นและแผลเป็น Eplasty 2010;10:e43.
- นักร้อง AJ, Quinn JV, Thode HC Jr, Hollander JE. กำจัดผลลัพธ์ที่ไม่ดีหลังการฉีกขาดและการซ่อมแซมแผลผ่าตัด Plast Reconstr Surg 2002;110:429–37.
- Niessen FB, Spauwen PH, Kon M. บทบาทของวัสดุเย็บแผลในการเกิดแผลเป็น hypertrophic: monocryl vs. vicryl-rapide แอน พลาส เซิร์ก 1997;39:254–60.
- Crossland DS, Jackson SP, Lyall R และอื่นๆ ทัศนคติของผู้ป่วยต่อแผลเป็นจากการตัดเต้านมและทรวงอก Thorac Cardiovasc Surg 2548;53:93–5.
- Freeman SB, Taft LE, Dooley KJ และคณะ การศึกษาตามประชากรเกี่ยวกับความพิการแต่กำเนิดของหัวใจในกลุ่มอาการดาวน์ ฉันคือ J Med Genet 1998;80:213–7.
- Moller J. ความชุกและอุบัติการณ์ของภาวะหัวใจล้มเหลว ใน: Moller JH (เอ็ด). มุมมองโรคหัวใจในเด็ก: การผ่าตัดโรคหัวใจพิการแต่กำเนิด: Pediatric Cardiac Care Consortium, 2527-2538 อาร์มองก์ นิวยอร์ก: Futura; 2541: 619–26.
- Dickinson DF, Arnold R, Wilkinson JL. โรคหัวใจพิการแต่กำเนิดของเด็กเกิดมีชีพ 160,480 คนในลิเวอร์พูลระหว่างปี พ.ศ. 2503 ถึง พ.ศ. 2512 ผลกระทบของการผ่าตัดรักษา บราเธอร์ เจ 1981;46:55–62.
- Quinn J, Wells G, Sutcliffe T และคณะ การทดลองแบบสุ่มเปรียบเทียบกาวเนื้อเยื่อ octylcyanoacrylate และไหมเย็บแผลในการจัดการแผลฉีกขาด จามา 1997;277:1527–30.
- Barker GM, O'Brien SM, Welke KF และคณะ การติดเชื้อที่สำคัญหลังการผ่าตัดหัวใจในเด็ก: แบบจำลองการประมาณความเสี่ยง แอน ธอแรค เซิร์ก 2010;89:843–50.
- Pollock EM, Ford-Jones EL, Rebeyka I และอื่น ๆ การติดเชื้อในโรงพยาบาลในระยะเริ่มต้นในผู้ป่วยเด็กที่ได้รับการผ่าตัดหัวใจและหลอดเลือด Crit Care Med 1990;18:378–84.
- Levy I, Ovadia B, Erez E. การติดเชื้อในโรงพยาบาลหลังการผ่าตัดหัวใจในทารกและเด็ก: อุบัติการณ์และปัจจัยเสี่ยง J Hosp Infect 2003;53:111–6.
- Allpress AL, Rosenthal GL, Goodrich KM, Lupinetti FM, Zerr DM ปัจจัยเสี่ยงของการติดเชื้อบริเวณแผลผ่าตัดหลังการผ่าตัดหัวใจและหลอดเลือดในเด็ก Pediatr Infect Dis J 2004;23:231–4.
- Chan KY, Lau CL, Adeeb SM, Somasundaram S, NasirZahari M. การทดลองทางคลินิกแบบสุ่ม, ควบคุมด้วยยาหลอก, ตาบอดสองครั้ง, การทดลองทางคลินิกในอนาคตของเจลซิลิโคนในการป้องกันการเกิดแผลเป็น hypertrophic ในแผลกลางอก Plast Reconstr Surg 2005;116:1013–20.
- Sakuraba M, Takahashi N, Akahoshi T, Miyasaka Y, Suzuki K. ประสบการณ์การใช้แผ่นเจลซิลิโคนสำหรับผู้ป่วยที่มีแผลเป็นคีลอยด์หลังการผ่าตัดเอาเนื้อสันอกออก Gen Thorac Cardiovasc Surg 2010;58:467–70.
- Pai VB, Cummings I. มีวิธีการรักษาที่ดีสำหรับแผลเป็นคีลอยด์หลังการตัดเต้านมหรือไม่? โต้ตอบ Cardiovasc Thorac Surg 2011;13:415–8.
ติดต่อเรา
©2025. Longmed Medical All Rights Reserved.

